Mikrobiologia medyczna, immunologia i wirusologia. Chlamydia – ogólny opis prokariotów Chlamydia
Chlamydia (Chlamydia) to małe Gram-ujemne bakterie kokoidowe o wielkości 250–1500 nm (0,25–1 mikrona). Mają wszystkie podstawowe cechy bakterii: zawierają dwa rodzaje kwasów nukleinowych (DNA i RNA), rybosomy, kwas muramowy (składnik ściany komórkowej bakterii Gram-ujemnych), rozmnażają się poprzez podział binarny i są wrażliwe na niektóre antybiotyki .
W 1966 roku na IX Międzynarodowym Kongresie Mikrobiologów wykluczono chlamydię z klasy wirusów.
Taksonomia
Wszystkie chlamydie są pogrupowane w kolejności Chlamydiowate, rodzaj Chlamydia, ten ostatni obejmuje cztery typy:
- Chlamydia trachomatis (Chlamydia trachomatis).
- Chlamydia psittaci.
- Zapalenie płuc wywołane chlamydią.
- Chlamydia pecorum.
- Chlamydia psittaci– powoduje u ludzi atypowe zapalenie płuc, zapalenie mózgu i mięśnia sercowego, zapalenie stawów, odmiedniczkowe zapalenie nerek.
- Chlamydia pecorum niedawno opisany, izolowany od owiec i bydła. Podobny do Chlamydia psittaci. Rola w patogenezie chorób człowieka jest nieznana.
- Chlamydia zapalenie płuc powoduje ostre infekcje dróg oddechowych i łagodne zapalenie płuc u dorosłych.
- Pogląd Chlamydia trachomatis Występuje tylko u ludzi; zidentyfikowano 18 wariantów antygenowych (serotypów).
Serotypy A, B, C są czynnikami sprawczymi jaglicy. Nosicielami są owady, główną drogą zakażenia jest przedostanie się czynnika zakaźnego poprzez wcieranie w okolicę błony śluzowej oka. Blizny powstałe w wyniku rozwoju procesu zakaźnego prowadzą do utraty wzroku. Serotypy L1-L3 namnażają się w tkance limfatycznej i są czynnikami sprawczymi tropikalnej choroby wenerycznej Lymphogranuloma venerum. W przypadku serotypów D do K do zakażenia dochodzi poprzez kontakt seksualny, znacznie rzadziej poprzez pocieranie, a noworodek w czasie porodu zostaje zarażony od zakażonej matki.
Fizjologia i patogeneza
Cykl życiowy chlamydii znacznie różni się od cyklu życia bakterii.
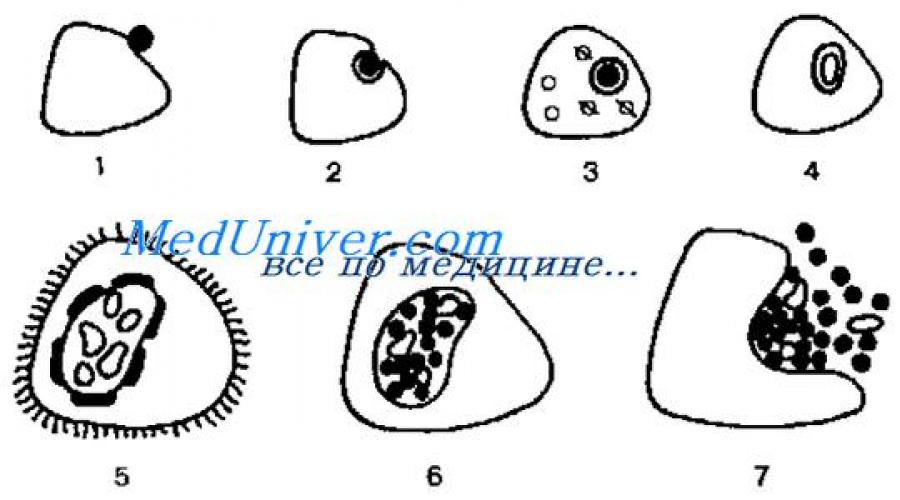
Chlamydia występuje w dwóch postaciach, różniących się właściwościami morfologicznymi i biologicznymi. Wysoce zakaźną, zarodnikopodobną formą zewnątrzkomórkową jest ciało elementarne (EB), natomiast wegetatywną, rozmnażającą się formą wewnątrzkomórkową jest ciałko siatkowate (RT).
ET ma postać kuli o średnicy 0,15-0,2 mikrona. RT ma strukturę typowej bakterii Gram-ujemnej o wielkości około 1 mikrona (patrz ryc. 1). ET zawierają więcej wiązań dwusiarczkowych, co pozwala im oprzeć się ciśnieniu osmotycznemu.
Pierwszym etapem procesu zakaźnego jest adsorpcja ET na plazmalemie wrażliwej komórki gospodarza. Na tym etapie ważną rolę odgrywają siły elektrostatyczne. Wprowadzenie chlamydii następuje poprzez endocytozę. Inwazja odcinka plazmalemy zaadsorbowanym ET następuje do cytoplazmy z utworzeniem wakuoli fagocytarnej. Faza ta trwa 7-10 godzin. Następnie, już w komórce w ciągu 6-8 godzin, ET zostaje przeorganizowany w formę wegetatywną - ciało siatkowate zdolne do wzrostu i podziału. Na tym etapie skuteczny jest cykl leków przeciwbakteryjnych, ponieważ ET nie jest na nie wrażliwy.
Proliferacja chlamydii prowadzi do powstawania wtrętów zwanych ciałkami Provacek. W ciągu 18–24 godzin rozwoju są one zlokalizowane w pęcherzyku cytoplazmatycznym utworzonym z błony komórkowej gospodarza. Inkluzja może zawierać od 100 do 500 chlamydii. Zatrzymanie procesu na tym etapie prowadzi do utrzymywania się infekcji chlamydiami. Następnie rozpoczyna się proces dojrzewania ciał siatkowatych poprzez ciała przejściowe (pośrednie) w ciągu 36-42 godzin rozwoju do nowej generacji ET. Pełny cykl reprodukcji chlamydii trwa 48-72 godziny i kończy się zniszczeniem zaatakowanej komórki; w przypadku wystąpienia niekorzystnych warunków metabolicznych dla chlamydii proces ten może zostać opóźniony na dłuższy okres.
Chlamydia może zostać uwolniona z zakażonej komórki przez wąską krawędź cytoplazmy. W tym przypadku komórka może zachować żywotność, co może wyjaśniać bezobjawowy przebieg zakażenia chlamydiami.
Reakcję ochronną na początkowym etapie infekcji przeprowadzają limfocyty wielojądrzaste. Poliklonalna aktywacja limfocytów B odgrywa znaczącą rolę w ochronie organizmu. W surowicy krwi i płynach wydzielniczych z chlamydiami wykrywa się znaczną ilość immunoglobulin IgG, IgM, IgA. Jednak wiodącą rolę w ochronie przed zakażeniem chlamydiami odgrywają komórki pomocnicze T, które aktywują aktywność fagocytarną makrofagów.
Ultrastruktura
Zastosowanie metod analizy ultrastrukturalnej pozwoliło wykazać możliwość przetrwania chlamydii w komórkach nabłonkowych i fibroblastach zakażonych błon śluzowych. Chlamydia jest wchłaniana przez monocyty obwodowe i rozprzestrzenia się po organizmie, monocyty osadzają się w tkankach i przekształcają się w makrofagi tkankowe (w stawach, naczyniach krwionośnych, okolicy serca). Makrofagi tkankowe mogą zachować żywotność przez kilka miesięcy, będąc jednocześnie silnym stymulatorem antygenowym, prowadzącym do powstawania ziarniniaków włóknistych w zdrowej tkance. Chlamydia lub jej fragmenty mogą być uwalniane z komórek i powodować powstawanie specyficznych przeciwciał, niezależnie od tego, czy w miejscu zakażenia wykryty zostanie antygen chlamydiowy.
Struktura ściany komórkowej chlamydii odpowiada ogólnej zasadzie budowy bakterii Gram-ujemnych (ryc. 2). Składa się z wewnętrznej błony cytoplazmatycznej i zewnętrznej (obie są podwójne, co zapewnia wytrzymałość ściany komórkowej). Właściwości antygenowe chlamydii są określone przez błonę wewnętrzną, którą reprezentują lipopolisacharydy. Zintegrowane są z nim tak zwane białka błony zewnętrznej (OMP). Główne białko błony zewnętrznej (MOMP) stanowi 60% całkowitego białka. Pozostałą strukturę antygenową reprezentuje drugi typ białek błony zewnętrznej – OMP-2.
Antygeny
Wszystkie chlamydie mają wspólny antygen specyficzny dla rodzaju (kompleks lipopolisacharydowy, którego reaktywną połową jest kwas 2-keto-3-deoksyoktanowy), stosowany w diagnostyce choroby metodami immunofluorescencyjnymi ze specyficznymi przeciwciałami.
Białka MOMP i OMP-2 zawierają epitopy specyficzne gatunkowo i serotypowo. Jednakże zawierają one również regiony o dużym podobieństwie międzygatunkowym (epitopy specyficzne dla rodzaju), co umożliwia reakcje krzyżowe. Główne białko błony komórkowej i inne białka bogate w cysteinę są połączone wiązaniami dwusiarczkowymi. Odkryto pięć genów izomerazy połączonych mostkami dwusiarczkowymi, które mogą odgrywać rolę w restrukturyzacji białek bogatych w cysteinę podczas różnicowania ciał elementarnych w ciała siatkowe. U Сhl. trachomatis Zidentyfikowano 9 genów kodujących białka błony powierzchniowej Chlamydia strNeumonia–18.
Tabela 1. Antygeny chlamydii (wg Mardh P., 1990)
Genetyka
W 1998 roku Stephens i in. glin. zgłoszone sekwencjonowanie genomu Chlamydia trachomatis. Genom chlamydii jest niewielki i stanowi nie więcej niż 15% genomu E. coli. Składa się z chromosomu zawierającego 1 042 519 par zasad (58,7%) i plazmidu zawierającego 7 493 par zasad.
Analiza genomu pozwoliła zidentyfikować 894 geny kodujące różne białka. Podobieństwo do wcześniej badanych białek innych bakterii pozwoliło na określenie przeznaczenia funkcjonalnego 604 (68%) kodowanych białek. 35 (4%) białek było podobnych do białek występujących u innych bakterii. Pozostałe 255 (28%) białek miało sekwencje różniące się od wcześniej badanych. Analiza sekwencji białek ujawniła, że 256 (29%) białek chlamydiowych skupia się w 58 rodzinach w genomie, podobnie jak w przypadku bakterii o małych genomach, takich jak Mycoplasma i Mycoplasma. Haemophilus influenzae.
Rodzina Chlamydiaceae Do działu Gracilicutes zalicza się jeden rodzaj Chlamydia (od greckiego chlamydos, płaszcz; nazwa powstała ze względu na podobieństwo komórki siatkowej do błony otaczającej dojrzewające w niej EB). Obecnie do rodzaju zalicza się trzy gatunki: C. trachomatis, C. .psittaci i C. pneumoniae
Wszystko gatunki chlamydii chorobotwórczy dla ludzi i wielu zwierząt. Choroby przez nie wywoływane są wszędzie rejestrowane i nazywane są chlamydia.
Tabela 23-1. Klasyfikacja przedstawicieli rodzaju ChlamydiaChlamydia są wrażliwe na wysokie temperatury (umierają w 60°C w ciągu 10 minut), ale długo utrzymują się w niskich temperaturach.
 Ryż. 23-1. Cykl życiowy chlamydii. 1 - przyłączenie ciała elementarnego (EB) do komórki nabłonkowej; 2 - przenikanie ET do komórki poprzez pinocytozę; 3 - blokada fuzji fagosomalnej i lizosomalnej; 4 - transformacja ET w ciało siatkowate (RT); 5 - rozszczepienie binarne RT; 6 - dojrzewanie ET wewnątrz RT; 7 - uwolnienie ET z komórki.
Ryż. 23-1. Cykl życiowy chlamydii. 1 - przyłączenie ciała elementarnego (EB) do komórki nabłonkowej; 2 - przenikanie ET do komórki poprzez pinocytozę; 3 - blokada fuzji fagosomalnej i lizosomalnej; 4 - transformacja ET w ciało siatkowate (RT); 5 - rozszczepienie binarne RT; 6 - dojrzewanie ET wewnątrz RT; 7 - uwolnienie ET z komórki.
Chlamydia rozmnażać się poprzez rozszczepienie binarne. Cykl życiowy chlamydii obejmuje utworzenie dwóch głównych form (ryc. 23-1).
Organizm elementarny chlamydii(ET) jest małą (0,2-0,5 µm) kulistą strukturą zewnątrzkomórkową z trójwarstwową ścianą komórkową. Metabolicznie nieaktywny i przystosowany do przeżycia zewnątrzkomórkowego. Ciała elementarne chlamydii- jednostki zakaźne, które infekują komórki. Według Romanovsky-Giemsa istoty pozaziemskie są zabarwione na fioletowo.
Ciało siatkowe chlamydii(RT) - reprodukcyjna forma wewnątrzkomórkowa. Jest reprezentowany przez większą formację (do 1 µm), mającą strukturę siatkową z cienką ścianą komórkową. Rozwija się w ciągu 5-6 godzin od ET, które przeniknęło do cytoplazmy i uległo zmianom strukturalnym. Początkowo z ET powstaje korpus początkowy (forma wegetatywna), zabarwiony na niebiesko według Romanovsky-Giemsa. Następnie początkowe ciało zamienia się w RT.
Po utworzeniu Republiki Tatarstanu komórka chlamydiowa zaczyna dzielić się binarnie, tworząc ciała inkluzyjne w postaci wakuoli w cytoplazmie zakażonej komórki. Ciała inkluzyjne chlamydii zwykle zlokalizowane okołojądrowe, zabarwione na fioletowo według Romanovsky-Giemsy; można je wykryć za pomocą mikroskopii świetlnej. Ciała inkluzyjne zawierają dzielącą się RT. C. psittaci i C. pneumoniae tworzą wiele małych ciałek inkluzyjnych otaczających jądro. C. trachomatis tworzy jeden duży organizm. W wyniku kondensacji RT powstaje ciało pośrednie przypominające oko byka.
Ciała pośrednie chlamydii przekształcają się w istoty pozaziemskie, gotowe do opuszczenia komórki. Uwolnieniu ET towarzyszy śmierć zakażonej komórki.
Biorąc pod uwagę ich cechy, chlamydia zajmują niezależną (szczególną) pozycję wśród innych mikroorganizmów - prokariotów. Dla ludzi ważni są głównie przedstawiciele dwóch rodzajów - Chlamydia i Chlamydophila. Największe znaczenie mają trzy typy.
Chlamydia trachomatis , różne serotypy, które powodują jaglica, ziarniniak weneryczny i najczęstsze chlamydia układu moczowo-płciowego.
Chlamydofilia psittaci powoduje psitakoza I zoonotyczna chlamydia.
Chlamydofilia zapalenie płuc powoduje antropotyczne zapalenie płuc, ostre infekcje dróg oddechowych, rozwój niektórych postaci astmy oskrzelowej i miażdżycy jest związany z tym patogenem.
Cechy morfologiczne.
Cykl komórkowy rozwoju chlamydii ma dwie główne formy: ciała elementarne (ET) jest formą zakaźną i ciała siatkowe (RT) - forma wegetatywna. Sferyczne EB są znacznie mniejsze (mniej niż 300 nm średnicy), mają bardziej sztywną strukturę o dużej gęstości elektronowej, są nieaktywne metabolicznie i są przystosowane do krótkotrwałej egzystencji pozakomórkowej.
Cykl rozwojowy chlamydii odbywa się we wtrąceniu cytoplazmatycznym - fagosom(wakuola), do której przedostają się ET poprzez stymulację endocytozy. Termo labilne antygeny powierzchniowe białek efektorowych chlamydii biorą udział w procesie adsorpcji i endocytozy. ET hamują fuzję fagosomalną i lizosomalną i ulegają przemianie przy udziale głównego białka powierzchniowego w RT, które charakteryzują się aktywnym metabolizmem, większymi rozmiarami i aktywnym rozszczepieniem binarnym. Cykl reprodukcyjny kończy się odwrotną przemianą RT w ET, pęknięciem błon inkluzyjnych i błon ograniczających komórki gospodarza, uwolnieniem ET z komórek, następnie ET infekuje nowe komórki. Organy inkluzyjne wykrywane w komórkach za pomocą mikroskopii świetlnej i immunoluminescencyjnej.
Ponadto chlamydie są zdolne do tworzenia form L, form trwałych.
Właściwości kulturowe.
Chlamydie nie rosną na pożywkach o najbardziej złożonym składzie (co czyni je podobnymi właściwościami do riketsii, a zwłaszcza wirusów) do ich hodowli można wykorzystać zwierzęta laboratoryjne i zarodki kurze (test biologiczny), a szczególnie wrażliwe linie komórkowe zwierząt - najczęściej McCoy); komórek (częściej z leczeniem cytostatykami w celu zwiększenia czułości), które uznawano za „złoty standard” diagnostyki.
Właściwości biochemiczne.
Struktura antygenowa.
1. Podświetl antygen specyficzny dla rodzaju powierzchni(LPS), zlokalizowane na zewnętrznej błonie ściany komórkowej. LPS ma dwie determinanty antygenowe, jedna z nich jest specyficzna dla całego rodzaju, druga reaguje krzyżowo z niektórymi innymi bakteriami Gram-ujemnymi (Salmonella serovar minnesota) i jest termostabilna.
2. MAMA - główne białko błony zewnętrznej pełni funkcję białka strukturalnego Porina. Obejmuje termolabilne determinanty białkowe, które mają specyficzność gatunkową, typu i serotypową.
Determinanty patogeniczności.
1. Endotoksyna (lipopolisacharyd), podobna do endotoksyn bakterii Gram-ujemnych.
2. Egzotoksyny są substancjami nietrwałymi pod wpływem ciepła.
3. Antygeny powierzchniowe komórki, które tłumią reakcje obronne.
Czynniki patogeniczności chlamydii zapobiegają fuzji fagosomalnej i lizosomalnej w fagocytach.
Krótki opis dystrybucji.
Chlamydia układu moczowo-płciowego- najczęstsze formy chlamydii. W dużych krajach (USA, Rosja) rocznie odnotowuje się kilka milionów przypadków, na świecie – od 50 do 90 milionów przypadków. Niedostatek początkowych objawów i poważne konsekwencje chlamydii układu moczowo-płciowego, szczególnie u kobiet (zaburzenia rozrodu, powikłania infekcyjne), stawiają szczególne wymagania terminowej diagnostyce laboratoryjnej. Serowary Chlamydii D - K Chlamydia trachomatis, które powodują chlamydię układu moczowo-płciowego, przenoszone są z osoby na osobę poprzez kontakt seksualny. Nosicielstwo bezobjawowe obserwuje się u co najmniej 5% mężczyzn i 10% kobiet. Niektóre serotypy tego patogenu były w przeszłości przyczyną tak powszechnych chorób jak trachoma(towarzyszą zmiany chorobowe spojówki i sąsiadujących tkanek oka, często prowadzące do zaćmy i ślepoty) oraz limfogranuloma weneryczna (zarejestrowane głównie w słabo rozwiniętych krajach Azji, Afryki i Ameryki Łacińskiej o ciepłym klimacie).
Psitakoza- zakażenie chlamydiami wywołane przez C.psittaci. Osoba zostaje zarażona ptakami – głównymi żywicielami tego patogenu – poprzez unoszący się w powietrzu pył i kropelki unoszące się w powietrzu. W warunkach miejskich głównym zagrożeniem są gołębie (od 20% do 100% jest zarażonych tym patogenem, najczęściej mają z nimi kontakt dzieci. W domu źródłem mogą być kanarki, a zwłaszcza papugi (powodują najcięższą postać - papuzica). Psitakoza często występuje w postaci ciężkiego śródmiąższowego zapalenia płuc. Ponadto serotypy tego patogenu powodują zoonotyczna chlamydia(na przykład tak zwana aborcja wirusowa owiec, chlamydia u bydła itp.), w kontakcie z chorymi zwierzętami u ludzi mogą rozwinąć się różne formy chlamydii. Cechy kliniczne i epidemiologiczne chlamydii odzwierzęcej u ludzi nie zostały dostatecznie zbadane.
Odoskrzelowe zapalenie płuc, wywołane przez C.pneumoniae. Są to infekcje antroponotyczne przenoszone z osoby na osobę, w większości przypadków mają charakter subkliniczny. Uszkodzenia górnych dróg oddechowych występują wraz z późniejszym rozwojem odoskrzelowego zapalenia płuc. Są to infekcje częste (przeciwciała przeciwko C.pneumoniae wykrywane są u prawie połowy dorosłej populacji), lecz wciąż słabo rozpoznawane. Rozwój niektórych postaci astmy oskrzelowej i miażdżycy jest powiązany z tym patogenem.
Biorąc pod uwagę różnorodność objawów klinicznych i potrzebę różnicowania różnych postaci klinicznych chlamydii (głównie narządów płciowych i zewnątrznarządowych), diagnostyka laboratoryjna nabiera szczególnego znaczenia.
1. Klasyfikacja: superkrólestwo Procaryota, królestwo Bacteria, sekcja Scotobacteria, klasa Bacterias, rząd Chlamydiales, ok. Chlamydiaceae, str. Chlamydia, ok. C. trachomatis (biowar 1 – jaglica, biowar 2 – limfogranuloma weneryczna, biowar 3 – uro – chlamydia pozagenitalna), C. psitacci (ornitoza), C. pneumoniae.
2. Morfologia: Gr-, małe ziarniaki, beztorebkowe, bez wici, nieruchome. Występują w dwóch postaciach: elementarnych ciał kulistych (poza osobą) i ciał siatkowych (wewnątrzkomórkowych).
4. Właściwości biologiczne:
A) nie rozmnażać się na sztucznych pożywkach
B) hodowane w woreczku żółtkowym zarodków kurzych i w hodowlach komórkowych
5. Struktura AG: lipoglikoproteina specyficzna dla grupy, AG specyficzna dla gatunku.
6. Czynniki chorobotwórcze i patogeneza:
A) papuzica:
Adhezja do receptorów komórek nabłonkowych oskrzeli, oskrzelików, limfocytów → penetracja i reprodukcja do komórek → zniszczenie komórek → penetracja do nienaruszonych komórek → bakteriemia → wprowadzenie do narządów miąższowych.
B) jaglica i ziarniniak weneryczny, chlamydia układu moczowo-płciowego:
W przypadku jaglicy i chlamydii układu moczowo-płciowego: kontakt z błoną śluzową narządów moczowo-płciowych, odbytnicą, spojówką oczu → rozmnażanie i gromadzenie w komórkach nabłonkowych → uwalnianie toksyn → lokalne procesy zapalne (zapalenie cewki moczowej, zapalenie spojówek, zapalenie odbytnicy) → rozprzestrzenianie się przez błony śluzowe → uszkodzenie narządów moczowo-płciowych.
W przypadku ziarniniaka wenerycznego 1) zapalenie w okolicy wnęki nie jest wyrażone 2) MB rozprzestrzenia się drogą limfogenną 3) zajęte są głównie węzły chłonne. ty W takim przypadku chlamydia i ich toksyny mogą przedostać się do krwi, powodując zmiany alergiczne w organizmie bez powstawania wtórnych ognisk krwiotwórczych w innych narządach.
7. Objawy kliniczne:
A) ornitoza: zjawisko ogólnego zatrucia, uszkodzenia płuc i tendencja do długotrwałego przebiegu z zaostrzeniami.
B) jaglica: uszkodzenie rogówki i spojówki z utworzeniem mieszków włosowych (ziarna jaglicy), w późnym stadium - bliznowacenie spojówki i chrząstki powiek
B) ziarniniak weneryczny: uszkodzenie głównie zewnętrznych narządów płciowych, krocza i odbytnicy
8. Odporność: GIO, CIO, HRT. Odporność poinfekcyjna jest krótkotrwała i niestabilna. Zdarzają się przypadki powtarzających się chorób i ponownych infekcji.
9. Epidemiologia.
A) ornitoza: źródło – ptaki. OPP – aerozol.
B) jaglica: źródło – pacjenci z postacią aktywną i wymazaną, z nawrotami choroby, a także nosiciele. HMO – przez ręce, ubrania, ręczniki itp.
C) ziarniniak weneryczny, chlamydia układu moczowo-płciowego: źródło – osoba chora lub nosiciel, GPD – seksualna, czasami kontaktowo – domowa.
10. Zapobieganie: nie stosuje się profilaktyki szczepionkowej.
11. Leczenie: AB z grupy tetracyklin, erytromycyna i ryfampicyna.
12. Diagnostyka:
1. Bakterioskopowa metoda badań: wykrywanie chlamydii, ich struktury morfologicznej i antygenów w zaatakowanych komórkach (materiał kliniczny).
Materiał do badań: preparaty zeskrobujące z błon śluzowych dróg moczowo-płciowych (cewki moczowej, szyjki macicy itp.) i innych narządów (spojówka, odbytnica itp.) dostępne do badania w postaciach pozagenitalnych.
Rozmaz Romanowskiego-Giemsy. Wtręty cytoplazmatyczne chlamydii (ciała Halberstaedtera-Provaceka) zawierają duże ciałka siatkowe lub małe ciałka elementarne. Kolorem i strukturą wewnętrzną RT i ET różnią się od jądra komórkowego i cytoplazmy.
Metoda charakteryzuje się stosunkowo niską czułością. Zastosowanie luminescencyjnych przeciwciał poliklonalnych i monoklonalnych do wykrywania chlamydii Ag we wtrętach cytoplazmatycznych preparatów zeskrobinowych układu moczowo-płciowego znacząco zwiększa czułość i swoistość metody. Stosowane są zarówno bezpośrednie, jak i pośrednie metody immunofluorescencyjne. Za pomocą mikroskopii fluorescencyjnej antygeny chlamydii wykrywa się na czerwonym lub pomarańczowym tle cytoplazmy komórek nabłonkowych w postaci jasnozielonych wtrąceń wewnątrzkomórkowych. Pod względem zawartości informacji i czułości ustępuje jedynie metodzie bakteriologicznej.
Podczas diagnozowania papuzicy i innych odzwierzęcych chlamydii nie stosuje się metody bakterioskopowej.
2. Metoda badań bakteriologicznych: izolacja chlamydii z materiału zakaźnego poprzez zakażenie zarodków kurzych, zwierząt laboratoryjnych lub hodowli komórkowych z późniejszym oznaczeniem patogenu.
Materiał do badań: – taki sam jak do bakterioskopii. Z papuzią - krew lub plwocina. Krew z żyły (co najmniej 5 ml) bada się w ciągu pierwszych 7-10 dni choroby, plwocinę - do 14 dnia choroby. Aby usunąć towarzyszącą mikroflorę, dodaje się antybiotyki, które nie działają na chlamydię (streptomycyna, nystatyna, gentamycyna). W przypadku zakażenia zarodka kurczaka materiał testowy wstrzykuje się do pęcherzyka żółtkowego rozwijającego się 6-7 dnia zarodka. Wskazanie na chlamydię przeprowadza się po 48-72 godzinach na podstawie wykrycia typowych wtrętów cytoplazmatycznych zawierających ciałka elementarne i siatkowate (odciski rozmazów z pęcherzyków żółtkowych zarodków kurzych i (lub) ocena zakażonych komórek - barwienie Macchiavello, bezpośrednie i pośrednie RIF ).
Podczas diagnozowania papuzicy, oprócz hodowli komórkowych, możliwe jest zakażenie zwierząt piboracyjnych (do mózgu lub dootrzewnowo).
3. Metoda badań serologicznych: przeciwciała wykrywa się w surowicy krwi, którą bada się 2-3 razy w odstępie 10-14 dni, oraz w wydzielinie narządów płciowych. Do diagnozy stosuje się RSK, RPGA, RIF, ELISA. W przypadku chlamydii układu moczowo-płciowego miana 1:32–1:64 są diagnostycznie istotne w RIF. Najbardziej niezawodny jest wzrost miana przeciwciał czterokrotnie lub więcej.
4. Metoda badań alergologicznych: alergiczne testy skórne. Stosowany w diagnostyce papuzi z alergenem papuzicy. U większości pacjentów wynik testu śródskórnego staje się dodatni już od pierwszych dni choroby i utrzymuje się do roku lub dłużej.
Tabela 1.
|
Serowary Chlamydii |
Choroby |
||
|
Trachoma Chłoniak weneryczny (LGV) |
A, B, B, C |
Jaglica i paratrachoma |
|
|
Chlamydia trachomatis |
Od D do K L, L 2 , L 2 a , L 3 |
Chlamydia układu moczowo-płciowego i zapalenie płuc noworodków Limfogranuloma weneryczna |
|
|
Chlamydia psittaci |
8 (1 U) serotypów |
Ornitoza (psitakoza) |
|
|
Chlamydia zapalenie płuc |
TWAR, AR, RF, CWL |
Zapalenie płuc, ostre infekcje dróg oddechowych, miażdżyca, sarkoidoza, astma oskrzelowa |
Chlamydia (rodzina Chlamydiaceae)
Stanowisko taksonomiczne. Chlamydia należy do rzędu Chlamydiale, rodzina Chlamydowate, rodzina Chlamydia. Istnieją trzy rodzaje chlamydii: Z.trachomatis, Z.psittaci, Z.zapalenie płuc, – wywołujące choroby u ludzi, zwierząt, a także kilku gatunków chorobotwórczych tylko dla zwierząt (np , S. resogit, S.aborcja, C. felis itd.). Klasyfikację chlamydii chorobotwórczych dla człowieka przedstawiono w tabeli. 1
Według najnowszej klasyfikacji rodzina Chlamydowate zaproponowano podział na dwa rodzaje: rodzaj Chlamydia, reprezentowany przez gatunek Z.trachomatis i płeć Chlamidofilia, który obejmuje gatunki Z.psittaci I Z.zapalenie płuc.
Główne etapy cyklu życiowego chlamydii:
1) ciała elementarne – małe (0,2-0,5 μm) gęste elektronowo struktury sferyczne ze zwartym nukleoidem i sztywną trójwarstwową ścianą komórkową;
2) początkowe (oryginalne) lub ciała siatkowe– duże (0,8-1,5 μm średnicy) formacje kuliste o strukturze siatkowej z cienką ścianą komórkową i nukleoidem włóknistym;
3) ciała pośrednie– etap pośredni pomiędzy ciałami elementarnymi i siatkowatymi.
Organy elementarne są zakaźne, a siatkowe są wegetatywną formą chlamydii. Formy wegetatywne rozmnażają się poprzez podział binarny wewnątrzkomórkowo, ale po uwolnieniu z komórki gospodarza nie są zakaźne. Cykl życiowy chlamydii rozpoczyna się od tego, że ciałka elementarne ulegają fagocytozie przez komórkę gospodarza, a następnie w ciągu kilku godzin reorganizują się, powiększają rozmiary i przekształcają w formy siatkowate, które rozmnażają się przez podział poprzeczny. Powstałe formy potomne również rozmnażają się poprzez podział binarny. Cykl życia kończy się, gdy powstające formy pośrednie zostają zreorganizowane (zagęszczone), zmniejszone i przekształcone w ciała elementarne. Rozmnażając się w pęcherzykach cytoplazmatycznych, chlamydia tworzą mikrokolonie otoczone błoną powstałą w wyniku inwazji błony komórkowej podczas fagocytozy ciała elementarnego. Wszystkie 3 etapy rozwoju chlamydii występują w mikrokoloniach. W jednej komórce może powstać kilka mikrokolonii w przypadku fagocytozy kilku ciał elementarnych. Po pęknięciu ściany pęcherzyka i błony komórkowej gospodarza uwalniane są nowo powstałe chlamydie, a ciała elementarne, zakażając inne komórki, powtarzają cykl rozwojowy. Do mikroskopowego wykrywania chlamydii w zakażonych komórkach (tkankach) stosuje się różne metody barwienia: Romanovsky-Giemsa, Castenada, Macchiavello itp. Po zabarwieniu według Romanovsky-Giemsa uzyskują kolor niebieski lub fioletowy. Jednakże chlamydie są wyraźnie widoczne nawet w stanie niezabarwionym podczas mikroskopii mokrych preparatów pod szkłem przy użyciu układu optycznego z kontrastem fazowym. W optymalnych warunkach wzrostu w komórkach eukariotycznych cykl życiowy chlamydii wynosi 17–40 godzin. Chlamydia dobrze rozmnaża się w woreczku żółtkowym zarodków kurzych w temperaturach od 33 do 41 ° C (w zależności od gatunku), a także w hodowlach komórkowych. różnych kręgowców. Zawartość G+C w DNA chlamydii waha się od 39 do 45% mol, stosunek RNA/DNA w ciałkach elementarnych jest 2 razy mniejszy niż w ciałkach siatkowatych. C. trachomatis posiada dwie ważne cechy metaboliczne: zdolność do syntezy prekursorów glikogenu i kwasu foliowego, dzięki czemu (biorąc pod uwagę inne cechy) można je łatwo odróżnić od innych gatunków - C. psittaci i C. pneumoniae (tab. 2).
Charakterystyka różnicowa trzech typów Chlamydia
Tabela 2
|
Chlamydia trachomatis |
Chlamydia psittaci |
Chlamydia zapalenie płuc |
|
1. Kształt ciał elementarnych jest kulisty 2. Kolonie wewnątrzkomórkowe są zwykle zwarte. Chlamydia syntetyzuje glikogen, który można wykryć za pomocą testu jodowego 3. Chlamydia syntetyzuje niezbędne prekursory kwasu foliowego, dlatego ich rozmnażanie w zarodkach kurzych jest hamowane przez sulfadiazynę (1 mg/zarodek) 4. Stopień hybrydyzacji DNA ze szczepami C. psittaci i C. pneumoniae wynosi nie więcej niż 10% |
1. Kształt ciał elementarnych jest kulisty 2. Mikrokolonie wewnątrz komórek są mniej zwarte, a chlamydie często są zlokalizowane w całej cytoplazmie i nie tworzą glikogenu 3. Chlamydie nie syntetyzują prekursorów kwasu foliowego, dlatego ich wzrost w woreczku żółtkowym zarodków kurzych nie jest hamowany przez sulfadiazynę (1 mg/zarodek) 4. Stopień hybrydyzacji DNA ze szczepami C. trachomatis i C. pneumoniae nie przekracza 10% |
1. Kształt ciał elementarnych ma kształt gruszki 2. Kolonie wewnątrzkomórkowe przypominają mikrokolonie C. psittaci; chlamydia nie syntetyzuje glikogenu 3. Chlamydia nie syntetyzuje prekursorów kwasu foliowego, dlatego nie jest wrażliwa na sulfadiazynę. Zarodki kurze nie rosną dobrze 4. Stopień hybrydyzacji DNA ze szczepami C. trachomatis i C. psittaci nie przekracza 10% |
Właściwości morfologiczne i barwiące. Chlamydie to małe bakterie Gram-ujemne o kulistym lub jajowatym kształcie. Nie tworzą zarodników i nie mają wici ani torebek.
Budowa ściany komórkowej Chlamydii różni się od innych bakterii: jest to dwuwarstwowa membrana wyznaczająca przestrzeń peryplazmatyczną i nie zawiera (lub zawiera w małych ilościach) kwasu N-acetylomuraminowego, głównego składnika peptydoglikanu. Sztywność ściany komórkowej zapewniają peptydy usieciowane mostkami peptydowymi. Pod innymi względami chlamydia jest podobna do innych bakterii Gram-ujemnych. Mają glikolipidy podobne do LPS zewnętrznej błony ściany komórkowej bakterii Gram-ujemnych, a po zabarwieniu Gramem nabierają czerwonego koloru. Główną metodą identyfikacji chlamydii jest metoda barwienia Romanovsky-Giemsa.
Chlamydie są polimorficzne, co wynika z cech ich rozmnażania. Unikalny cykl rozwoju chlamydii charakteryzuje się naprzemiennością dwóch różnych form istnienia - podstawowy I siatkowy (lub początkowe) ciała.
Organy elementarne to małe (wielkość 0,2-0,3 mikrona) metabolicznie nieaktywne cząstki zakaźne, które znajdują się na zewnątrz komórki. Posiadają grubą otoczkę składającą się z membrany wewnętrznej i zewnętrznej, co decyduje o ich stosunkowo dużej odporności na niekorzystne warunki środowiskowe. Według Romanowskiego-Giemsy ciała elementarne są zabarwione na czerwono. Wewnątrz komórek elementarne przekształcają się w ciała siatkowe.
Ciała siatkowe są wegetatywną formą chlamydii, zwykle mają jajowaty kształt i są kilkakrotnie większe od ciałek elementarnych (ich wielkość wynosi 0,4+0,6x0,8-5-1,2 mikrona). Znajdują się one wewnątrzkomórkowo w pobliżu jądra i są wybarwione według Romanovsky-Giemsa na kolor niebieski lub fioletowy. Zakaźność ciał siatkowatych jest wyjątkowo niska w porównaniu z ciałami elementarnymi.
Wewnątrz komórek ciała elementarne przekształcają się w ciała siatkowe, które z kolei są wielokrotnie dzielone przez rozszczepienie binarne, a następnie kondensowane i przekształcane w ciała elementarne. Pod koniec cyklu te ostatnie zajmują większość komórki gospodarza. Rozciągając ścianę wakuoli, rozrywają ją, a następnie błonę plazmatyczną komórki. Cykl rozwojowy chlamydii trwa 24–48 godzin i kończy się śmiercią komórki gospodarza i uwolnieniem ciał elementarnych. Te ostatnie po uwolnieniu infekują sąsiednie nienaruszone komórki i cykl się powtarza.
Chlamydię hoduje się w woreczku żółtkowym rozwijających się zarodków kurzych, w organizmie wrażliwych zwierząt oraz w hodowli komórek takich jak HeLa, McCoy, Hep-2. Optymalna temperatura uprawy wynosi +35 „C. Przed infekcją hodowle komórkowe są napromieniane lub traktowane cykloheksamidem, co pozwala chlamydiom łatwiej wchłaniać ATP. C. trachomatis, czynnik sprawczy limfogranuloma wenerycznego, charakteryzuje się wyższą zjadliwością i dlatego jest łatwiejszy w hodowli we wszystkich proponowanych modelach żywych, nawet bez konieczności wstępnego przygotowania hodowli komórkowych.
Aktywność enzymatyczna. Chlamydia ma niewielki zestaw enzymów. Mogą fermentować kwas pirogronowy, syntetyzować niektóre lipidy itp. Chlamydie nie są jednak w stanie syntetyzować związków wysokoenergetycznych i poza komórkami gospodarza ich funkcje metaboliczne są ograniczone do minimum. Zaopatrywanie chlamydii w metabolity odbywa się głównie dzięki żywotnej aktywności komórek gospodarza. Ponadto niektóre metabolity (na przykład izoleucyna) mogą być inhibitorami wzrostu chlamydii i prawdopodobnie dlatego zapewniają utajony przebieg chlamydii.
Struktura antygenowa.
Chlamydia ma trzy typy antygenów:
♦ specyficzny dla rodzaju termostabilny lipopolisacharyd (glikolipid), znajdujący się w ścianie komórkowej chlamydii. Wykrywa się go za pomocą RSC;
♦ antygen gatunkowy o charakterze białkowym, umiejscowiony bardziej powierzchownie – w błonie zewnętrznej. Wykryto za pomocą RIF;
♦ antygen specyficzny dla wariantu o charakterze białkowym.
Ponadto C. trachomatis i C. psittaci mają antygeny specyficzne dla typu, którymi są prawdopodobnie peptydy błonowe. Klasyfikację chlamydii na warianty serologiczne na podstawie ich struktury antygenowej przedstawiono w tabeli. 2
Czynniki patogeniczności. Białka zewnętrznej błony chlamydii są powiązane z ich właściwościami adhezyjnymi. Adhezyny te występują tylko w ciałach elementarnych. Ponadto chlamydia wytwarza endotoksynę (LPS). Być może niektóre z nich wydzielają egzotoksynę o działaniu śmiertelnym: podana dożylnie powoduje śmierć myszy. Najwyraźniej białka błony zewnętrznej są czynnikiem antyfagocytarnym, ponieważ są w stanie powstrzymać fuzję fagosomu z lizosomem.
Ponadto niektóre chlamydie zawierają tak zwane białko szoku cieplnego (HSP), które może powodować reakcje autoimmunologiczne.
Opór. Odporność chlamydii na różne czynniki środowiskowe jest dość wysoka. Są odporne na niskie temperatury (nie tracą aktywności nawet po zamrożeniu w temperaturze - 50... - 70°C), wysychanie. Na przykład czynnik sprawczy papuzicy może utrzymywać się w środowisku zewnętrznym (na przykład w ściółce ptasiego gniazda) nawet przez kilka miesięcy. Jednakże, podobnie jak wszystkie bakterie nie tworzące przetrwalników, chlamydia jest dość wrażliwa na ciepło i szybko ulega inaktywacji przez różne środki dezynfekcyjne.
Epidemiologia, patogeneza, klinika. Choroby wywołane przez chlamydię nazywane są chlamydiami. Wyróżnia się chlamydie antroponotyczne i zoonotyczne. Choroby wywołane przez Z.trachomatis I Z.zapalenie płuc, – antroponozy. Ornitoza, której czynnikiem sprawczym jest Z.psittaci, jest infekcją zooantroponotyczną. Papuzica nie jest przenoszona z osoby na osobę. S. resogit, S.aborcja, C. felis i inne rodzaje chlamydii atakują tylko zwierzęta.
Chlamydia jest epiteliotropowa i dlatego może infekować nabłonek różnych narządów. Masowa reprodukcja chlamydii w komórkach nabłonkowych prowadzi do zniszczenia warstwy nabłonkowej i powstania wrzodów, które goją się wraz z powstawaniem blizn i zrostów. Zmiany bliznowate w rogówce z jaglicą prowadzą do ślepoty, zapalenie narządów miednicy z chlamydią moczowo-płciową prowadzi do niepłodności.
Po śmierci dużej liczby komórek nabłonkowych patogen może przedostać się do krwi, narządów miąższowych i utrwalić się w tkance limfatycznej. Jest to szczególnie charakterystyczne dla limfogranulomatozy wenerycznej i ornitozy. Ponadto wiele rodzajów chlamydii może istnieć w ukryciu lub utrzymywać się w organizmie żywiciela, powodując zmiany immunologiczne i alergiczne w organizmie, takie jak w przypadku zespołu Reitera.