Est-il possible d'endommager le col de l'utérus. Dommages au col de l'utérus. Traitement de la rupture cervicale
Effondrement
Le col de l'utérus est le canal qui relie le vagin et l'utérus. Il remplit une fonction importante, dont la base est la protection contre la pénétration d'infections dans l'utérus. C'est une sorte de « mamelon » à l'entrée de l'utérus : il libère tout et ne laisse rien entrer. Pendant le processus d'accouchement, le col de l'utérus sert en quelque sorte de couloir qui sert de sortie au bébé de l'utérus. Cet organe important est souvent sensible aux pathologies et aux infections. Dans cet article, nous aborderons le problème des ruptures cervicales à des degrés divers.
Qu'est-ce qu'une rupture du col de l'utérus ?
Une rupture cervicale est une dissection des muqueuses consécutive à un impact sur un organe. Selon les statistiques, des anomalies cervicales surviennent chez 50 % de toutes les femmes qui accouchent. D’ailleurs, l’accouchement est la cause la plus fréquente de cette pathologie.
Pourquoi la rupture se produit-elle lors de l'accouchement ? Idéalement, avant de commencer à pousser, le col devrait d'abord se dilater de 10 cm. Si une femme n'a pas attendu le bon moment et a décidé de pousser plus tôt, elle ne pourra pas éviter ce phénomène. Souvent, parallèlement à la rupture cervicale, il existe une divergence périnéale, ce qui entraîne des problèmes supplémentaires. Ce phénomène est représenté graphiquement ci-dessous.
Causes des ruptures
Les anomalies cervicales étant le plus souvent observées chez les femmes qui accouchent, les causes de cette pathologie sont majoritairement liées à l'accouchement. Selon les obstétriciens et les gynécologues, les ruptures surviennent si une femme a un bassin étroit ou une rupture précoce du liquide amniotique.
Principales causes de pathologie :
- Le travail se produit rapidement ou au contraire très lentement ;
- Le fruit est de gros calibre ;
- Soins dispensés par des sages-femmes non qualifiées ;
- La femme en travail a une élasticité des tissus réduite en raison de son âge ou d'avortements fréquents ;
- Le fœtus est en siège ;
- La femme en travail a plus de 30 ans ;
- Deuxième naissance après une précédente rupture cervicale ;
- Les tissus du col ne sont pas complètement étirés ;
- Anomalies survenues pendant le travail ;
- Si le patient a des cicatrices sur les organes laissés par des naissances et des manipulations précédentes.
Si une femme en travail présente au moins plusieurs des raisons ci-dessus, elle court alors un risque pour celles qui pourraient subir une rupture du col de l'utérus pendant l'accouchement.
Une autre raison de la séparation des tissus cervicaux pendant l'accouchement est l'utilisation de forceps ou d'un aspirateur pour extraire le fœtus. Ces dispositifs accélèrent le processus d'accouchement, mais violent l'intégrité du col de l'utérus.
Symptômes et signes de manifestation
Les manifestations de ce processus dépendent du degré et du type de rupture. La cause qui a provoqué ce processus affecte également les symptômes. L’évolution de la pathologie est également influencée par la présence de maladies concomitantes et par l’état psycho-émotionnel de la jeune fille.
Considérons les principaux signes de divergence cervicale, à la fois pendant et après l'accouchement.
- Saignement. Les blessures cervicales s'accompagnent toujours de saignements. Cela peut être à la fois interne et externe. De tels saignements sont à la fois rares et abondants. Parfois, des caillots de sang sortent. Parallèlement aux saignements, les symptômes suivants apparaissent :
- Sueur froide et moite ;
- Faiblesse;
- Peau pâle;
- Évanouissement.
Si la déchirure est inférieure à 1 cm, vous ne ressentirez peut-être aucun symptôme.
- Défaut utérin. Si le col diverge pendant l'accouchement, l'utérus lui-même peut se rompre. Il s’agit d’une complication indésirable pouvant entraîner la mort de l’enfant. Lorsque le tissu cervical s'écarte de l'utérus, les symptômes suivants sont observés :
- Activité excessive d'une femme ;
- Poussées fréquentes ;
- Les contractions sont devenues plus douloureuses.
Les signes externes de rupture comprennent un gonflement du vagin et de la vulve. Si la divergence du col de l'utérus est compliquée par la divergence de l'utérus lui-même, la femme ressent alors une douleur aiguë et inattendue, une sensation de brûlure et son travail est interrompu.
Une rupture du col de l'utérus qui survient après l'accouchement entraîne les symptômes suivants :
- Dépression;
- Peau blanche;
- Vomir;
- Pression artérielle faible;
- Pouls fréquent.
Types par méthode d'occurrence
Cette pathologie est divisée en types selon le mode de sa formation. Ceci est important, car c'est le type de rupture correctement identifié qui permettra d'apporter rapidement une aide. Selon le type d'événement, ils sont divisés en deux groupes.
- Spontané. Ce sont les ruptures qui surviennent au cours du processus naturel de naissance et sont causées par :
- Âge de la femme en travail (plus de 30 ans) ;
- Un grand nombre d'avortements ;
- Présence de cicatrices sur le cou ;
- Gros fruit;
- Soins dispensés par des sages-femmes non qualifiées ;
- Présentation du siège ;
- Bassin étroit d'une femme en travail ;
- Long travail ;
- Cou inélastique.
- Des ruptures forcées se produisent en raison d'interférences externes pendant le travail. Il s'agit d'une blessure mécanique au col de l'utérus.
- Utiliser des pinces pour retirer le bébé et passer l'aspirateur ;
- Retirer l'enfant de la région pelvienne.
Si une femme présente plusieurs symptômes en même temps, le risque de rupture est alors assez élevé.
Types par type de complication
Une autre classification de cette pathologie cervicale consiste à trier par type de complication. Il existe deux types de telles pauses.
- Compliqué. Ce groupe entraîne des complications non seulement au niveau du col lui-même, mais également au niveau des organes voisins. Il existe plusieurs types de ruptures graves :
- La divergence des tissus atteint le vagin et capte ses voûtes ;
- Les tissus divergent et touchent l’intérieur du vagin ;
- La rupture va jusqu'au canal cervical et atteint l'ouverture de l'utérus ;
- La divergence tissulaire est si grande qu’elle affecte le péritoine et la couche adipeuse autour de l’utérus.
- Les ruptures non compliquées sont classées en grades 1 et 2. Découvrez les degrés de divergence des tissus dans le sous-titre suivant.
Le degré de cette pathologie du col de l'utérus
La classification par degrés est divisée en fonction de la profondeur et de la largeur de la divergence tissulaire. Il existe trois diplômes au total.
- La première étape est caractérisée par une rupture sur un côté (éventuellement des deux) qui ne dépasse pas 2 cm.
- Ce stade implique une taille supérieure à 2 cm, qui n'atteint pas la voûte vaginale. La profondeur de cette divergence tissulaire est d'environ 1 cm.
- Ces déchirures atteignent non seulement la voûte vaginale, mais s'étendent également dans le vagin.
Les deux premiers degrés sont caractérisés par des ruptures simples et le troisième entraîne un certain nombre de complications.
Diagnostique
Pour diagnostiquer cette pathologie chez une femme, le médecin doit bien savoir si la femme est à risque. Des informations doivent être collectées avant la naissance pour savoir s'il y a eu des ruptures auparavant, dans quel état se trouve le col de l'utérus (y a-t-il des cicatrices), s'il s'agit du premier accouchement et à quel âge.
Si pendant ou après l'accouchement on soupçonne une rupture du col de l'utérus, ces étapes doivent être suivies.
- S'il y a un saignement, déterminez sa nature.
- Palpation de l'abdomen pour déterminer sa tonicité et sa taille.
- Une femme devrait faire mesurer sa tension artérielle et son pouls.
- Faites attention aux signes extérieurs tels que les sueurs froides et la peau pâle. Cela indiquera une hémorragie interne.
- La divergence du tissu cervical est visible lorsqu'elle est examinée sur un miroir. Dans le fauteuil gynécologique, le médecin peut facilement détecter une pathologie.
- En cas de suspicion d'un troisième degré de pathologie, le médecin examinera manuellement la surface du col et déterminera la nature de la complication.
Une fois le diagnostic confirmé, le traitement doit commencer immédiatement.
Traitement
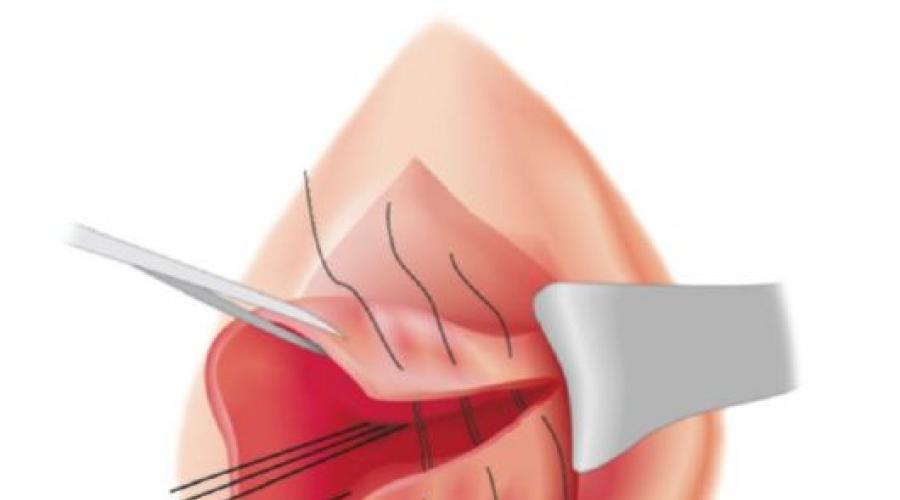
Le dépannage devrait commencer immédiatement. Ils commencent à éliminer le problème immédiatement par la chirurgie. La déchirure est cousue avec des fils qui se dissolvent. L'opération est réalisée sous anesthésie locale.
Mode opératoire:
- À partir du coin supérieur de la divergence tissulaire, ils commencent à coudre vers la base interne de l'utérus. En cas de rupture de l'utérus lui-même, une laparotomie est réalisée et la question de la préservation de l'intégrité de l'utérus est tranchée.
- Si la rupture se reproduit, avant de la recoudre, le tissu rugueux qui a cicatrisé depuis la dernière fois est retiré.
- Ensuite, la membrane muqueuse est resserrée et soigneusement suturée, formant une nouvelle cicatrice.
L'image montre une vue schématique du processus de couture.

Après l'opération, le patient est indiqué pour une thérapie de rééducation. Cette thérapie comprend trois groupes de médicaments :
- Hémostatique. S'il y a des saignements lors des ruptures, il existe un risque d'anémie. Par conséquent, le patient se voit prescrire les médicaments suivants :
- Acide aminocaproïque ;
- Amiocardine;
- Étamsylate ;
- Gémotran.
- Afin d'éviter une infection de la plaie, des antibiotiques seront prescrits à la femme.
- Céfotaxime ;
- Amoxilav;
- Ceftriaxone;
- Maisonex.

IMPORTANT! Les antibiotiques sont prescrits par le médecin, en pesant le pour et le contre de ces médicaments pour une femme qui vient d'accoucher et envisage d'allaiter.
- Antiseptiques locaux. Pour désinfecter la plaie, des douches vaginales avec des antiseptiques et certaines pommades anti-inflammatoires sont prescrites. Par exemple, une solution d'horhexidine. Encore une fois, ces procédures doivent être effectuées sous la surveillance étroite d'un médecin.
Pour éviter les complications après le traitement, le patient doit éviter les rapports sexuels pendant environ deux mois après avoir recousu l'espace.
Conséquences et complications
Il y a des cas où l'état de l'écart passe inaperçu. Par exemple, si une femme n'a pas de syndromes de saignement ou de douleur. Ou bien la divergence tissulaire elle-même était minime. Cependant, ce genre de phénomène peut avoir des conséquences :
- Saignement qui commence au stade post-partum et peut conduire au développement d'un choc hémorragique ;
- Le développement d'un ulcère post-partum sur le col de l'utérus, pouvant entraîner une déformation du col et le développement de cicatrices sur celui-ci ;
- Ectropion (processus d'inversion du col de l'utérus dans le vagin), pouvant conduire au développement de l'oncologie ;
- Inflammation, par exemple annexite, endométrite et, par conséquent, infertilité ;
- Insuffisance cervicale, qui entraînera une fausse couche ou un accouchement prématuré ;
Les cicatrices qui restent sur le cou entraîneront les écarts suivants :
- Faible processus de travail ;
- Disordination ;
- Petite dilatation de l'utérus ;
- La nécessité d'une césarienne.
Si vous remarquez le problème à temps et suivez toutes les recommandations du médecin, il n’y aura aucune conséquence.
La prévention
Pour réduire le risque de rupture, vous devez écouter votre santé et vous préparer à l'avance.
- Renforcer les muscles intimes avant l'accouchement ;
- Prenez des vitamines et mangez strictement ;
- Apprenez à respirer correctement pendant le processus d'accouchement ;
- Écoutez attentivement les obstétriciens.
Que peut faire l’équipe médicale ?
- Injectez un antispasmodique;
- Ne faites pas de mouvements brusques lorsque vous utilisez l'instrument d'accouchement ;
- S'il y avait des divergences tissulaires, tenez-en compte lors de l'accouchement et soyez aussi prudent que possible.
Ainsi, une rupture du col de l'utérus est grave si la patiente n'est pas aidée à temps. Sinon, ce diagnostic est parfaitement curable.
←Article précédent Article suivant →
Perturbation traumatique de l'intégrité des parois d'un organe lors d'un accouchement ou d'interventions invasives. Il se manifeste par des saignements d'intensité variable avec la libération de sang écarlate brillant au cours des périodes de poussée et au début de l'accouchement. L'inspection des parois cervicales à l'aide de miroirs larges est d'une importance primordiale pour le diagnostic. Si une rupture est détectée, une intervention chirurgicale est indiquée, dont l'étendue est déterminée par le degré de dommage et les complications associées. Habituellement, le col est suturé par voie vaginale. Si la rupture s'étend aux parois de l'utérus ou si un hématome est détecté dans le tissu paramétrial, une chirurgie abdominale est réalisée.

informations générales
La plupart des primipares présentent des déchirures latérales (fissures) sur les bords de l'orifice utérin externe, dont la taille ne dépasse pas 1 cm. De telles blessures ne sont pas pathologiques, s'accompagnent d'un léger saignement et ne nécessitent pas de suture. Après leur guérison, l’orifice externe de l’utérus devient une fente, ce qui indique un accouchement antérieur. Un traumatisme du col de l'utérus avec rupture de plus d'un centimètre, selon diverses sources, est observé dans 6 à 15 % des naissances et constitue l'une des blessures obstétricales les plus courantes. Elle survient généralement chez les femmes qui accouchent pour la première fois, beaucoup moins souvent chez les femmes multipares. Puisqu'une rupture non diagnostiquée est à l'origine de nombreuses maladies gynécologiques, il est conseillé à toutes les femmes en post-partum de se soumettre à un examen spécial pour exclure cette pathologie.

Causes de rupture cervicale
Il existe plusieurs groupes de facteurs pouvant provoquer un tel traumatisme du canal génital. Le risque de lésion du col de l'utérus lors de l'accouchement augmente considérablement avec la rigidité ou le relâchement de ses tissus, qui peuvent résulter de :
- Maladies inflammatoires. Dans la cervicite chronique, le stroma du tissu conjonctif de l'organe est infiltré et compacté, ce qui altère l'ouverture du pharynx utérin.
- Changements liés à l'âge. Chez les primigestes de plus de 30 ans, le nombre de fibres élastiques dans les tissus cervicaux diminue, ce qui réduit leur résistance à la traction.
- Déformation cicatricielle. L'extensibilité des tissus s'aggrave en raison de la formation de cicatrices du tissu conjonctif après des ruptures antérieures et des manipulations thérapeutiques (diathermocoagulation, cryodestruction, vaporisation laser, conisation, etc.).
- Dystocie cervicale. En raison d'un travail désordonné, les bords de l'organe, au lieu de se lisser et de se détendre, s'épaississent, deviennent épais et rigides.
- Placenta praevia. L'attachement et le développement de la place du bébé dans le segment utérin inférieur et dans la région du pharynx entraînent un relâchement du tissu cervical, ce qui augmente le risque de rupture.
- Travail rapide. Lors d'un travail vigoureux, le fœtus traverse un col insuffisamment lissé et dilaté, blessant les bords de son pharynx.
- Ouverture incomplète de la gorge. Des problèmes d'effacement cervical peuvent survenir en cas de travail faible, de volume insuffisant ou de rupture prématurée du liquide amniotique. L'organe est également endommagé lorsqu'on pousse jusqu'à ce qu'il soit complètement dilaté.
- Hypoxie tissulaire. La force du col diminue lorsque sa nutrition est perturbée en raison d’une compression prolongée entre la tête du bébé et l’anneau osseux. Cette condition survient plus souvent chez les femmes qui accouchent avec un bassin étroit.
Le risque de blessure augmente également avec des charges excessives sur les bords du pharynx externe. Les éléments suivants peuvent entraîner une rupture :
- Accouchement avec un gros fœtus. Le tour de tête d'un enfant pesant plus de 4 kg dépasse dans la plupart des cas la taille à laquelle l'orifice externe peut s'étirer. Une situation similaire se produit lorsqu'un enfant naît avec une hydrocéphalie.
- Position extenseur du fœtus. Dans de tels cas, non seulement le mécanisme physiologique de l'accouchement est perturbé ou devient impossible, mais le canal génital est également plus souvent blessé.
- Interventions chirurgicales. Le col est endommagé lors de l'application de pinces obstétricales, de l'utilisation d'un aspirateur, du retrait de l'enfant par l'extrémité pelvienne, etc. En dehors de l'accouchement, des ruptures peuvent être observées lors de manipulations invasives grossières.
Pathogénèse
Le mécanisme des lésions traumatiques du col de l'utérus repose sur un écart entre la capacité des tissus à s'étirer et les contraintes importantes qui surviennent lors de l'accouchement. Au début, les fibres élastiques résistent bien aux forces générées par la tête fœtale, les instruments obstétricaux ou la main de l'obstétricien. Lorsqu’il est trop étiré, le tissu devient plus fin et les vaisseaux sanguins qui l’alimentent se pincent. Une hypoxie se produit, conduisant au développement de processus dégénératifs. En fin de compte, l’intégrité des tissus est compromise.
La rupture est généralement radiale et longitudinale, moins souvent étoilée. Dans certains cas, la nécrose est si grave qu'elle s'accompagne d'un rejet complet de la lèvre antérieure. Si des charges importantes sont appliquées sur le col non préparé, une séparation circulaire complète de sa partie vaginale est possible. Dans certains cas, en cas d'avortements spontanés tardifs et d'accouchements prématurés, on observe un espace dit « central » avec formation d'un faux tractus dans la paroi postérieure du col de l'utérus d'un diamètre de 1,5 à 2,0 cm au-dessus de l'orifice externe intact.
Classification
Lors de l'évaluation du type et des caractéristiques du dommage, le mécanisme de sa formation, sa taille et la présence de complications sont pris en compte. Selon les raisons qui ont conduit à la violation de l'intégrité du col, on distingue les ruptures :
- Spontané- survenant spontanément pendant le travail sur fond de rigidité ou d'étirements excessifs.
- Violent- provoqué par des interventions d'accouchement vaginal pour accélérer le processus d'accouchement.
En fonction de leur taille, il existe trois catégories de déchirures :
- jedegrés- lésions unilatérales ou bilatérales du col jusqu'à 2 cm de long.
- IIdegrés- la taille de la déchirure dépasse 2 cm, mais elle n'atteint pas la voûte vaginale d'au moins 1 cm.
- IIIdegrés- l'espace atteint le cul-de-sac vaginal et s'étend jusqu'à eux.
Les déchirures de grade I et II sont considérées comme simples. Les spécialistes dans le domaine de l'obstétrique et de la gynécologie considèrent les types de blessures suivants comme des ruptures compliquées :
- Ruptures du III degré.
- Déchirures s'étendant au-delà de l'orifice utérin interne.
- Lacérations qui impliquent le péritoine ou le paramètre entourant l'utérus.
- Rupture circulaire du col.
Symptômes de rupture cervicale
En cas de petites lésions atteignant 1 cm, les symptômes cliniques sont généralement absents. La principale manifestation d’une rupture cervicale est le saignement. Parfois, ses signes peuvent être observés déjà pendant la période d'expulsion, lorsque les parties émergentes du fœtus sont recouvertes de sang écarlate brillant. Cependant, les saignements surviennent ou s'accentuent généralement après la naissance de l'enfant, malgré une bonne activité contractile du myomètre. Dans ce cas, le sang du vagin coule en filet ou est libéré en quantités importantes. Moins souvent, il contient de nombreux caillots. Si la rupture se produit dans le contexte de blessures par écrasement importantes dues à une compression prolongée des tissus, un saignement n'est pas toujours observé, car les vaisseaux ont le temps de se thromboser. Dans de tels cas et lorsque des zones dépourvues de gros vaisseaux sont endommagées, peu de sang est généralement libéré, ce qui augmente l'importance de l'examen post-partum du col de l'utérus au spéculum.
Complications
Si la branche cervico-vaginale de l'artère utérine est endommagée, la rupture du col peut être compliquée par un saignement abondant. En raison d'une perte de sang importante, la peau et les muqueuses de la mère pâlissent, la femme se plaint de faiblesse, de vertiges, de sueurs froides et peut perdre connaissance. Si l'assistance n'est pas fournie à temps, le patient développe un choc hémorragique mettant sa vie en danger. Les blessures profondes atteignant la voûte vaginale peuvent s'accompagner d'une rupture utérine et d'une hémorragie massive du paramètre. En cas de rupture cervicale manquée et non suturée, le risque de développer une paramétrite, une endométrite post-partum, puis un ectropion, chronique
Si une rupture du 3ème degré est détectée, les parois de l'utérus sont examinées manuellement pour exclure tout dommage. Le diagnostic différentiel est réalisé avec rupture des varices vaginales, hypotension post-partum et atonie de l'utérus, rétention de membranes fœtales ou de lobes placentaires dans sa cavité et développement d'un syndrome de coagulation intravasculaire disséminée. Si nécessaire, un anesthésiste, un thérapeute et un chirurgien sont impliqués dans le diagnostic et la prise en charge de la femme en post-partum.
Traitement de la rupture cervicale
Si une rupture pathologique est détectée, l'intégrité de l'organe est restaurée chirurgicalement. Le choix de l'intervention chirurgicale dépend du degré de dommage et de la présence de complications. La zone endommagée est suturée par voie transvaginale avec un matériau résorbable, la suture est placée sur toute l'épaisseur du tissu à l'exception de l'endocol. Si une rupture s'étendant au-delà de l'orifice interne ou une hémorragie dans le paramètre est détectée, une laparotomie est recommandée, au cours de laquelle le saignement est arrêté et l'hématome est retiré. En période postopératoire, des médicaments antianémiques sont indiqués. Pour prévenir les complications infectieuses, un traitement antibiotique de courte durée est généralement prescrit.
Pronostic et prévention
Le pronostic des ruptures simples est favorable. En présence de complications, les résultats dépendent de l'opportunité et de l'adéquation du traitement. Un rôle clé dans la prévention des ruptures est joué par la gestion correcte du travail et l'utilisation justifiée de méthodes d'accouchement chirurgicales s'il existe des indications appropriées. Dans des cas exceptionnels, lorsqu'il existe une forte probabilité de rupture due à une rigidité, à une forme conique étroite du col ou à la nécessité d'un accouchement urgent alors que le pharynx n'est pas complètement dilaté, une trachélotomie (opération visant à disséquer les parois du col de l'utérus) canal) peut être réalisée à titre préventif.
L’utérus est un organe féminin sans lequel la procréation serait impossible. C'est en lui que se déroulent le développement et la gestation du fœtus. Pendant le processus d'accouchement, le col de l'utérus joue l'un des rôles principaux. Leurs résultats dépendent directement de la rapidité avec laquelle il s'ouvre. En raison de la contraction active des muscles utérins lors des contractions, le fœtus se déplace vers le pharynx et est expulsé. Le processus de passage du bébé par le col de l'utérus est facilité par la poussée.
Malgré le caractère naturel du processus d'accouchement, des complications surviennent parfois dans la pratique obstétricale. L'un d'eux est la rupture du col de l'utérus lors de l'accouchement.
De nombreux médecins affirment que les dommages surviennent lorsqu'une femme pousse de manière incorrecte sans écouter les instructions du personnel médical. Dans de tels cas, les tentatives actives commencent avant que le col n'ait le temps de s'ouvrir. Il en résulte des ruptures à des degrés divers.
Les symptômes dépendent de la cause, du type, du stade et de l’étendue du traumatisme à la naissance. Cela peut se produire pendant et après l’accouchement. L’état général et le tableau clinique se reflètent également dans la présence de maladies concomitantes, d’infections et de l’état mental de la femme.
Les traumatismes du col de l'utérus s'accompagnent d'hémorragies internes et externes.
Selon l'ampleur des dégâts, ils peuvent être massifs ou peu nombreux ; la femme en travail présente des écoulements sanglants avec des caillots. Il y a aussi des sueurs froides abondantes, une faiblesse et une pâleur. En cas de dommages mineurs (jusqu'à 1 cm), il n'y a souvent aucun symptôme.
Si une blessure survient pendant l'accouchement, elle peut être combinée à une rupture de l'utérus lui-même, ce qui modifie considérablement le tableau clinique. Dans cette situation, la femme se comporte de manière agitée, le travail devient trop actif et s'accompagne de contractions douloureuses sévères.
L'utérus se déforme comme un sablier, un gonflement du col de l'utérus, du vagin et de la vulve apparaît.

Lorsque la rupture utérine commence, le tableau clinique s'accompagne de contractions convulsives, d'écoulements sanglants ou sanglants du vagin et de sang dans les urines. Lorsque la rupture s'est déjà produite, après une douleur soudaine et aiguë dans l'abdomen et une sensation de brûlure, le travail s'arrête.
En raison d'un choc douloureux et hémorragique, une femme éprouve :
- état dépressif;
- peau pâle;
- transpiration;
- nausée et vomissements;
- baisse de la tension artérielle;
- Impulsion rapide.
Après une rupture utérine, le fœtus peut être palpé dans la cavité abdominale. La complication entraîne la mort de l'enfant, son rythme cardiaque à ce moment-là n'est plus audible.
Classement des ruptures
Le col se rompt plus souvent dans le sens allant de bas en haut, c'est-à-dire du bord externe vers le bord interne du pharynx. Des lésions organiques peuvent survenir avant, pendant et après l’accouchement. Si une rupture survient après l'accouchement, le col n'est généralement que légèrement blessé.
Il existe des blessures unilatérales et bilatérales ; elles se déclinent en trois degrés de gravité. Les petites déchirures (jusqu'à 2 cm) sont classées au grade I ; le grade II se caractérise par une taille supérieure à 2 cm, mais la blessure n'atteint pas le vagin. Au degré III, la divergence tissulaire atteint la voûte vaginale ou s'y étend. Le cas clinique le plus grave est considéré comme une rupture cervicale s’étendant au corps de l’organe reproducteur.
Causes et facteurs de risque
Les ruptures à la naissance peuvent survenir du fait de la faute de la femme ou être le résultat d'une blessure causée par une pince médicale, ainsi que d'une palpation grossière de l'utérus et d'autres actions du médecin. Mais il existe plusieurs facteurs prédisposants.
La condition préalable aux ruptures est des infections génitales mal traitées, qui réduisent l'élasticité des parois du col de l'utérus. De plus, les ruptures sont presque inévitables lors d'un travail rapide.
Des tentatives précoces actives et des contractions avec une dilatation insuffisante peuvent entraîner de graves ruptures non seulement du col de l'utérus, mais également du corps de l'utérus lui-même.
Avec des tentatives lentes, le travail est stimulé par des médicaments spéciaux, ce qui contribue également aux traumatismes des organes. Les femmes qui ont déjà pratiqué la gymnastique ou la danse se caractérisent par un tonus accru des muscles pelviens, ce qui contribue également aux ruptures si l'accouchement n'est pas géré correctement.

Conséquences d'une blessure
La rupture cervicale est principalement diagnostiquée après la naissance du bébé et du placenta. Le médecin examine attentivement la femme à l'aide de miroirs pour identifier les blessures et prévenir les complications.
Si le diagnostic est intempestif, si les coutures sont de mauvaise qualité ou si les sutures sont mal entretenues, les ruptures cervicales lors de l'accouchement entraînent de graves conséquences :
- Suppuration des blessures. Des soins médicaux de mauvaise qualité entraînent une septicémie, qui peut entraîner l'ablation de l'utérus ou la mort.
- L'apparition d'un ulcère post-partum.
- Cicatrice spontanée, formant une inversion du col.
Le plus souvent, les ruptures sont isolées, sans transfert au corps de l'utérus, et surviennent au deuxième stade du travail. Dans de tels cas, l’issue est généralement favorable tant pour la mère que pour l’enfant. Toutefois, les conséquences de blessures graves ne peuvent être évitées que si un diagnostic et des soins d’urgence sont fournis en temps opportun.
Tout dommage non traité menace l'apparition et le développement de processus inflammatoires chroniques et même de cancer. En outre, la rupture du col de l'utérus lors de l'accouchement peut provoquer des conséquences sous forme d'insuffisance isthmique-cervicale.
Cela rend plus difficile la réalisation des grossesses ultérieures, augmentant ainsi le risque de naissance prématurée d'un enfant.
Traitement de la rupture cervicale
Le traitement commence immédiatement après la détection des ruptures. La principale méthode pour éliminer les dommages est la chirurgie. Les lacérations sont suturées à l'aide de fils résorbables sous anesthésie générale ou locale.
La couture commence à partir du coin supérieur de la déchirure, en direction du pharynx externe. Si la divergence tissulaire s'est propagée au corps de l'utérus, une laparotomie est réalisée et la question de l'extirpation (ablation) ou de la préservation de l'organe est tranchée.
En cas d'accouchements répétés avec présence de ruptures anciennes, la chirurgie plastique est réalisée selon une technique particulière. Les tissus morts et cicatrisés sont coupés et lors de la suture, la membrane muqueuse est soigneusement étirée pour former une nouvelle cicatrice plus uniforme et éviter toute déformation future.

En plus de l'intervention chirurgicale, en cas de perte de sang importante, des perfusions intraveineuses de médicaments hémostatiques et de solution saline sont indiquées. Pour prévenir l'infection et le développement de l'inflammation, des antibiotiques et des antiseptiques locaux sont prescrits.
Les relations sexuelles sont interdites dans les 2 mois suivant la suture. Si vous suivez les instructions de votre médecin, les conséquences d'une rupture cervicale seront minimes.
La prévention
Les mesures préventives visant à prévenir les blessures au col de l'utérus comprennent à la fois les actions professionnelles du médecin et l'attitude attentive de la mère à l'égard de sa santé. Lors de la planification d'une grossesse, il est nécessaire d'examiner et de traiter attentivement toutes les maladies chroniques.
Pour éviter les ruptures cervicales pendant l'accouchement, vous devez faire une gymnastique spéciale pour renforcer les muscles vaginaux, prendre des vitamines et des minéraux, bien manger et vous reposer correctement. Il est recommandé de s'inscrire à des cours pour femmes enceintes.
Pendant le processus d'accouchement, une femme doit écouter attentivement la sage-femme et le médecin et pousser selon leurs instructions.
Une bonne respiration joue un rôle important. Des mouvements respiratoires opportuns, d'une profondeur et d'un rythme suffisants, réduisent la douleur et vous permettent de vous concentrer sur le travail.
Pour réduire la douleur et prévenir les poussées prématurées, des analgésiques sont utilisés. Afin d'assurer une dilatation normale de l'utérus, des antispasmodiques sont prescrits.
L'obstétricien qui dirige l'accouchement ne doit pas faire de mouvements brusques lorsqu'il utilise des instruments médicaux ou lorsqu'il retire le fœtus lors d'une présentation par le siège, car les blessures dans de telles situations sont presque inévitables.
Il convient de noter que chez les patients ayant des antécédents de lésions des organes reproducteurs, le risque de récidive de la situation augmente considérablement.
Pour garantir que les naissances ultérieures après rupture du col utérin se déroulent sans conséquences graves, la femme doit suivre toutes les recommandations de l'obstétricien-gynécologue. La cohérence de l’équipe des médecins et des femmes en travail est la clé d’un accouchement naturel avec une issue favorable.
Vidéo utile : pourquoi des écarts surviennent-ils lors de l'accouchement ?
J'aime!
– violations de l'intégrité anatomique des tissus du col de l'utérus ou du corps de l'utérus, causées par l'influence de facteurs mécaniques, chimiques, thermiques, de rayonnement et autres. Les dommages à l'utérus s'accompagnent généralement de saignements, de douleurs dans le bas de l'abdomen ; la formation d'une fistule est possible. À l'avenir, de telles blessures peuvent entraîner une fausse couche ou une infertilité. Les dommages à l'utérus sont détectés à l'aide d'un examen gynécologique, d'une cervicoscopie, d'une hystéroscopie, d'une échographie et d'une laparoscopie diagnostique. Les tactiques de traitement (conservatrices ou chirurgicales) dépendent du type de facteur dommageable et de la nature de la blessure.

informations générales
Les blessures à l'utérus sont divers types de blessures conduisant à la formation de défauts anatomiques et à un dysfonctionnement de l'organe. Se produisent le plus souvent lors d’interventions médicales et d’accouchements, mais peuvent également survenir en dehors de ces événements. Les blessures à l'utérus en gynécologie comprennent les ecchymoses, les ruptures, les perforations, les fistules, les radiations, les blessures chimiques et thermiques. Les blessures à l'utérus nécessitent souvent des soins d'urgence, car elles s'accompagnent de saignements, de chocs douloureux, d'infections et peuvent par la suite entraîner de graves problèmes de fonction de reproduction. Nous examinons en détail les traumatismes liés à la naissance séparément, car ils ont leurs propres causes et caractéristiques. Quant aux lésions génitales internes associées à des contusions, des manipulations intra-utérines, des opérations ou des rapports sexuels, elles représentent environ 0,5 % de l'ensemble des causes d'hospitalisation dans les hôpitaux gynécologiques.

Causes des lésions utérines
Les contusions utérines sont plus fréquentes chez les femmes enceintes ; elles peuvent être causées par une chute, un coup porté au ventre avec un objet contondant ou un accident de voiture. Des fistules abdominales-utérines, vésico-utérines, uretéro-utérines peuvent survenir en raison de blessures à la naissance, d'interventions chirurgicales avec cicatrisation secondaire, de lésions iatrogènes de la vessie ou des uretères lors d'opérations gynécologiques, de désintégration de tumeurs malignes, d'exposition aux radiations, etc.
Les dommages thermiques et chimiques à l'utérus sont rares. Les blessures thermiques surviennent généralement suite à des douches vaginales avec des solutions trop chaudes. Les dommages chimiques à l'utérus peuvent être causés par l'utilisation de substances cautérisantes (nitrate d'argent, acide acétique ou nitrique), ainsi que par l'introduction délibérée de substances chimiques dans la cavité utérine à des fins d'avortement criminel.
Types de blessures utérines
Contusion utérine
Le risque de telles lésions utérines augmente chez les femmes enceintes proportionnellement à l'augmentation de l'âge gestationnel. Des ecchymoses utérines isolées peuvent provoquer un avortement spontané à tout stade, un décollement placentaire prématuré ou un accouchement prématuré. Ces complications sont généralement indiquées par un écoulement sanglant du tractus génital, des douleurs abdominales et une augmentation du tonus utérin. En cas de lésion des villosités choriales, une transfusion fœto-maternelle peut se développer, dans laquelle le sang fœtal pénètre dans la circulation sanguine de la femme enceinte. Cette condition est dangereuse en raison du développement d'une anémie fœtale, d'une hypoxie fœtale ainsi que de la mort intra-utérine. En cas de traumatisme contondant grave à l'abdomen, des ruptures du foie, de la rate et de l'utérus sont également possibles, entraînant des saignements intra-abdominaux massifs.
Pour déterminer la gravité de la blessure, l'état de la femme enceinte et du fœtus, en plus des tests physiques et de laboratoire traditionnels, un examen gynécologique, une échographie de l'utérus et du fœtus et un CTG sont effectués. Pour détecter le sang dans la cavité pelvienne, une culdocentèse ou un lavage péritonéal est effectué.
Le traitement des lésions utérines et de leurs conséquences est effectué en tenant compte de la gravité de la blessure et de l'âge gestationnel. Pour les ecchymoses légères et le début de la gestation, une observation dynamique avec contrôle échographique et surveillance CTG peut être réalisée. Lorsque la grossesse approche du terme, la question d’un accouchement précoce se pose. Si du sang est détecté dans la cavité abdominale, une laparotomie d'urgence est réalisée, arrêtant le saignement et suturant les organes endommagés. La transfusion fœto-maternelle peut nécessiter une transfusion sanguine intra-utérine.
Ruptures utérines
Les ruptures cervicales mineures peuvent être asymptomatiques. En cas de défauts étendus et profonds, un écoulement sanglant rouge vif apparaît : le sang peut s'écouler en jet ou être libéré avec des caillots. Les ruptures cervicales sont généralement reconnues cliniquement ou par examen du col au spéculum. Pour de telles blessures, des sutures de catgut sont placées sur le col de l'utérus. Si de telles lésions utérines n'ont pas été détectées à temps ou correctement suturées, elles peuvent ensuite être compliquées par la formation d'un hématome du paramètre, d'une cervicite, d'une endométrite post-partum, d'un ectropion et d'une érosion cervicale.
Perforation de l'utérus
Lorsque la paroi utérine est perforée par un instrument chirurgical, des saignements intra-abdominaux ou mixtes se développent. Les patients ressentent une douleur aiguë dans le bas de l'abdomen, se plaignent de saignements, de vertiges et de faiblesse. En cas d'hémorragie interne massive, on note une hypotension artérielle, une tachycardie et une peau pâle. Outre les lésions de l'utérus, des lésions de la vessie ou des intestins peuvent survenir. La péritonite est la complication la plus courante de la perforation utérine.
La perforation de la paroi utérine se reconnaît lors des manipulations intra-utérines par des signes caractéristiques (sensation de « défaillance » de l'instrument, visualisation d'anses intestinales, etc.). Le diagnostic dans ce cas est confirmé par hystéroscopie et échographie transvaginale des organes pelviens. La principale méthode de traitement des lésions utérines pénétrantes est chirurgicale (suture de la rupture, hystérectomie sous-totale ou totale).
Fistules utérines
Les fistules abdomino-utérines relient la cavité utérine à la paroi abdominale antérieure et sont classées comme externes. Le débouché de la fistule s'ouvre souvent au niveau de la suture ou de la cicatrice postopératoire. La présence d'une fistule est renforcée par une infiltration inflammatoire du tractus fistuleux. Elle se manifeste par un écoulement périodique de sang et de pus à travers l'ouverture cutanée de la fistule. Les fistules sont détectées lors de l'examen et de l'hystéroscopie. Le traitement consiste en l'excision du tractus fistuleux et la suture de l'utérus.
Les principaux signes d'une fistule vésico-utérine sont la ménourie cyclique (symptôme de Yussif), l'écoulement d'urine du vagin, un symptôme d'« empilement » d'un jet d'urine lorsque des caillots sanguins se forment dans la vessie et une aménorrhée secondaire. Les fistules urétéro-utérines se manifestent par des fuites d'urine du vagin, des douleurs lombaires et de la fièvre causée par l'hydrourétéronéphrose. Les fistules génito-urinaires sont identifiées lors de l'examen du vagin au spéculum, à la cystoscopie et à l'hystérographie. Le traitement repose sur la fermeture chirurgicale des fistules (fistuloplastie), l'urétéroplastie.
Les fistules utéro-intestinales peuvent être la conséquence d'une perforation de l'utérus avec lésion de l'intestin ou de la percée d'un abcès dans l'intestin qui s'est développé après une myomectomie conservatrice ou une césarienne. L'évolution des fistules intestinales-utérines d'origine inflammatoire est récurrente. Avant que l'abcès ne pénètre dans le gros intestin, les douleurs dans le bas-ventre, l'hyperthermie, les frissons et le ténesme augmentent. Du mucus et du pus apparaissent dans les selles. Une fois l'abcès vidé, l'état du patient s'améliore. Cependant, du fait que l'ouverture de la fistule s'oblitère rapidement, le pus s'accumule à nouveau dans la cavité de l'abcès, ce qui provoque une nouvelle exacerbation de la maladie.
Pour le diagnostic, on utilise un examen du vagin au spéculum, une échographie gynécologique combinée, un examen recto-vaginal, une sigmoïdoscopie, une fistulographie, une tomodensitométrie et une IRM du bassin. Les tactiques pour ce genre de pathologie sont uniquement chirurgicales ; comprend les stades « intestinaux » et « gynécologiques ». Les détails de l'intervention sont déterminés par le gynécologue et le proctologue opératoire. L'excision du tissu nécrotique et la restauration de l'intégrité intestinale sont généralement associées à une amputation supravaginale ou à une hystérectomie.
Dommages chimiques et thermiques à l'utérus
Dans la période aiguë après une telle lésion de l'utérus, le tableau clinique de l'endomyométrite se développe. Les inquiétudes comprennent une augmentation de la température corporelle, des douleurs dans le bas-ventre et parfois des écoulements sanglants causés par le rejet de la muqueuse utérine nécrotiquement altérée. De telles blessures peuvent être compliquées par une péritonite et une septicémie. Après la guérison des dommages thermiques et chimiques, des modifications cicatricielles du col de l'utérus, une atrésie du canal cervical et des synéchies intra-utérines peuvent se former. À long terme, le développement d'un syndrome hypomenstruel ou d'une aménorrhée et d'une infertilité est probable.
Le diagnostic repose sur la clarification des antécédents médicaux (détection du fait de l'insertion de solutions chaudes ou de produits chimiques dans le vagin), l'examen du col de l'utérus au spéculum et l'échographie gynécologique. Le traitement est une désintoxication et une thérapie antibactérienne. Avec le développement d'une péritonite, une laparotomie, un assainissement et un drainage de la cavité abdominale sont effectués ; en cas de lésions nécrotiques étendues de l'utérus - extirpation de l'organe. Par la suite, pour restaurer la perméabilité du canal cervical, c'est du bougienage. Dans le syndrome d'Asherman, la division hystéroscopique des synéchies est indiquée.
La rupture cervicale est une blessure qui s'accompagne de graves violations de l'intégrité des parois de cet organe. La rupture est considérée comme l'une des complications les plus graves en obstétrique. Elle peut être spontanée (apparaissant sans intervention extérieure) ou violente (survenant sous l'influence de facteurs externes). Séparément, il y a une rupture complète, lorsque tout le col est endommagé, et une rupture incomplète, lorsque l'endomètre et le myomètre sont endommagés, mais le périmètre reste intact. Il est également d'usage de distinguer trois degrés :
- 1er degré – les dommages ne dépassent pas 2 cm de longueur.
- 2ème degré - la plaie ne s'étend pas jusqu'à la paroi vaginale, mais est plus profonde que 2 cm.
- 3ème degré - les dommages s'étendent aux voûtes vaginales.
Les experts font la différence entre une rupture cervicale compliquée et non compliquée. Dans le premier cas, la lésion appartient au premier ou au deuxième degré. En cas de rupture compliquée, elle s'étend à la voûte vaginale, atteint l'orifice utérin interne et atteint le péritoine ou paramètre. Pour toute rupture, une femme a besoin de soins médicaux qualifiés.
Causes
La rupture du col de l'utérus se produit en raison d'une dilatation insuffisante lors de la poussée. Les muscles ne peuvent pas résister à une telle tension et à une telle déchirure. Parmi les raisons figurent :
- Maladies du col de l'utérus : cervicite, érosion, cicatrices, processus inflammatoires et dégénératifs.
- Compression du col par la tête fœtale et l'anneau osseux pelvien.
- Étirement excessif des bords du pharynx utérin en raison de gros fœtus ou lorsqu'il est en position d'extension.
- Rigidité du col.
- Opérations de livraison.
- Travail long ou rapide.
- Rupture prématurée du liquide amniotique.
- Le poids du fœtus est supérieur à 4 kg.
Rupture cervicale et érosion
La rupture cervicale survient le plus souvent chez les femmes qui accouchent pour la première fois. Si la cavité de la plaie n’est pas complètement suturée, la zone non traitée commence à guérir lentement. Cela entraîne une érosion et une déformation du col de l'utérus, provoquant le retournement de la membrane muqueuse du canal cervical. Lors d'un examen intravaginal, le médecin voit un épithélium cylindrique normal tourné vers l'extérieur.
Symptômes
Le signe le plus évident d’une rupture cervicale est le saignement. Habituellement, il est abondant, le volume de décharge est de 300 à 1 000 ml. Cependant, il est impossible de poser un diagnostic précis sur la base de ce seul symptôme, car la rupture ne s'accompagne pas dans tous les cas de saignements vaginaux. De plus, les dommages à l'intégrité jusqu'à 1 cm peuvent ne montrer aucun signe. Une rupture cervicale est indiquée par :
- Transpiration accrue, sueurs froides.
- Pâleur de la peau et des muqueuses du vagin.
- Douleur dans le bas-ventre.
- Vertiges, perte de conscience due à la douleur.
- Gonflement de l’utérus, qui s’étend lentement à toute la zone périnéale.
- Difficulté à uriner.
- Détérioration de l'état du fœtus.
Diagnostique
Dans la plupart des cas, la présence d'une rupture peut être suspectée par un saignement. Tout d'abord, le gynécologue doit examiner le col de l'utérus à l'aide de miroirs médicaux. Si une déchirure est détectée, elle est immédiatement suturée. Pour poser un diagnostic, le médecin doit :
- Recueillez un historique détaillé : découvrez depuis combien de temps le saignement a commencé, ce qui contribue à une augmentation de l'intensité de l'écoulement, de quelles maladies gynécologiques souffre la femme, le nombre et les caractéristiques des grossesses et de l'accouchement.
- Effectuer un examen objectif - examen visuel de la femme, palpation de l'abdomen et de l'utérus, mesure de la tension artérielle et de la fréquence cardiaque.
- Effectuez un examen obstétrical vaginal - à l'aide de vos mains, le médecin déterminera la taille, la forme et la tension musculaire de l'utérus et examinera ses parois.
- Examinez le col de l'utérus à l'aide de larges spéculums insérés dans le vagin.
Traitement
La base du traitement est la correction chirurgicale. S’il n’y a pas de saignement, les médecins referment la rupture avec des sutures auto-résorbantes. L'opération est réalisée sous anesthésie générale ; le col est rapproché de l'orifice vaginal à l'aide d'une pince à balle et rétracté dans le sens opposé. Après cela, le médecin place des points de suture juste au-dessus de la déchirure dans toutes les couches du col de l'utérus, à l'exception de la membrane muqueuse. Si la lésion est étendue, il peut être nécessaire d’ouvrir la cavité abdominale, auquel cas l’opération est appelée transection. Elle est généralement indiquée lorsque le paramètre est rompu et que des hématomes s'y forment.
Complications et conséquences
 Dans la plupart des cas, la rupture du col n'entraîne pas de conséquences graves. Après une guérison complète, la femme reprend son mode de vie habituel. Si la rupture a été découverte tardivement ou n'a pas été complètement suturée, la femme peut subir un certain nombre de complications. Parmi eux figurent :
Dans la plupart des cas, la rupture du col n'entraîne pas de conséquences graves. Après une guérison complète, la femme reprend son mode de vie habituel. Si la rupture a été découverte tardivement ou n'a pas été complètement suturée, la femme peut subir un certain nombre de complications. Parmi eux figurent :
- Rupture de l'utérus ou perturbation de l'intégrité de ses parois.
- Formation d'un hématome dans le tissu adipeux autour de l'utérus.
- Processus inflammatoires dans le col de l'utérus.
- Choc hémorragique dû à une perte de sang.
- Troubles du système reproducteur.
- Inversion cervicale, qui augmente le risque de cancer et d'érosion.
Une rupture cervicale incomplètement suturée peut entraîner des complications. Cela conduit à de futures fausses couches et à une insuffisance isthmique-cervicale. La pathologie provoque également la formation de maladies inflammatoires et précancéreuses. En raison de la formation de cicatrices sur le site de la rupture, une femme peut avoir des problèmes avec le système reproducteur et la qualité de la vie sexuelle diminue.
La prévention
La prévention consiste en une bonne gestion du travail, un accouchement rapide et soigné, qui doit être effectué dans des conditions obstétricales. Il est strictement interdit d'extraire le fœtus si la gorge n'est pas suffisamment ouverte. Si le médecin constate qu'il est impossible de se passer de l'application de pinces en raison d'une ouverture incomplète du pharynx, il est alors nécessaire de le couper dans les deux sens à l'aide de ciseaux chirurgicaux.
Pour éviter des ruptures cervicales récurrentes, une femme doit s'abstenir de relations sexuelles pendant 2 mois.
Ignorer cette recommandation entraîne la rupture des sutures appliquées, entraînant des saignements et la formation d'érosion. Vous ne pouvez planifier une grossesse qu'après vous être complètement débarrassé des conséquences de la rupture. Les médecins recommandent qu'au moins 2 ans s'écoulent entre le moment de la chirurgie utérine et la conception. Sinon, le risque de grossesse extra-utérine ou d'autres complications est élevé.